L’ophtalmologie au comptoir
Cahiers Formation du Moniteur
Conseil
Auteur(s) : CAHIER COORDONNÉ PAR ANNE-HÉLÈNE COLLIN E T ALEXANDRA BLANC , PHARMACIENNES, SOUS LA RESPONSABILITÉ DE FLORENCE BONTEMPS DIRECTRICE SCIENTIFIQUE. INFOGRAPHIE FRANCK L’HERMITTE
LA CONJONCTIVITE INFECTIEUSE
« C’EST CONTAGIEUX ? »
CONJONCTIVITES BACTÉRIENNES
ETIOLOGIES
Les bactéries incriminées sont différentes selon l’âge du patient– chez l’enfant et le nourrisson : Haemophilus influenzae, Streptococcus pneumoniae, Staphylococcus aureus et Moraxella catarrhalis, alors que les conjonctivites néonatales peuvent être dues aux bactéries du tractus génitales (Neisseria gonorrhoeae, Chlamydia trachomatis, Herpes virus simplex) ou à des bactéries de l’environnement hospitalier (Staphylococcus aureus…).
A noter : des infections à répétition chez un nourrisson doivent faire suspecter une imperforation (occlusion congénitale) du canal lacrymal
– à l’âge adulte : staphylocoque doré, pneumocoque et streptocoques, sauf chez les porteurs de lentilles qui sont davantage contaminés par des entérobactéries, Pseudomonas et Haemophilus.
SYMPTOMATOLOGIE
Les conjonctivites bactériennes se caractérisent, en plus de l’œil rouge, par la présence de sécrétions purulentes dont l’accumulation entraîne une agglutination des cils. Les paupières sont souvent « collées » au réveil.L’atteinte est généralement initialement unilatérale et s’étend le plus souvent aux deux yeux en moins d’une semaine.
CONJONCTIVITES VIRALES
ETIOLOGIES
Les virus les plus fréquemment impliqués sont les adénovirus, mais d’autres virus peuvent être en cause : herpèsvirus, entérovirus…SYMPTOMATOLOGIE
En dehors de l’inflammation de la conjonctive, les conjonctivites virales se manifestent par la présence de sécrétions séreuses transparentes et par une infiltration œdémateuse appelée chémosis. Tout comme pour les conjonctivites bactériennes, l’atteinte est initialement unilatérale mais devient encore plus rapidement bilatérale en raison de la forte contagiosité.La conjonctivite virale est fréquemment accompagnée de signes généraux, notamment une rhinite, liés au virus en cause, et intervient souvent dans un condiv d’épidémie.
AU COMPTOIR
LIMITES DU CONSEIL
Une consultation médicale est nécessaire :- en présence de facteurs de risque : port de lentilles de contact, immunodépression, diabète mal équilibré, chirurgie oculaire récente, greffe de cornée, corticothérapie locale, pathologie ophtalmologique sous-jacente (syndrome sec, dystrophie de la cornée), obstruction des voies lacrymales trouble de la statique palpébrale, comme l’entropion (rétraction des paupières avec retournement, vers le globe oculaire, du bord palpébral à l’origine d’un frottement de la conjonctive et de la cornée par les cils), ou l’ectropion (éversion du bord libre palpébral qui perd contact avec le globe oculaire)
- chez un monophtalme (un seul œil fonctionnel)
- chez un nourrisson
- en cas de critères de gravité : sécrétions purulentes importantes, chémosis, œdème palpébral, larmoiement important, baisse de l’acuité et/ou photophobie, où le patient doit être orienté rapidement vers un médecin.
Une antibiothérapie est dans ces cas généralement nécessaire.
CONSEIL OFFICINAL
Déconseiller le port de lentilles de contact durant toute la durée de la conjonctivite. Le cas échéant, les lentilles et leur étui doivent être jetés ou décontaminés avant leur réutilisation.LAVAGE OCULAIRE
Un lavage oculaire à l’aide de dosettes de sérum physiologique ou d’une solution de lavage oculaire (Dacryum, Dos’Optrex, Ciella…) doit être réalisé 3 à 6 fois par jour, pour éliminer les résidus qui se collent aux cils et pour calmer l’irritation.COLLYRE ANTISEPTIQUE
Un collyre antiseptique suffit généralement à traiter les conjonctivites infectieuses bénignes et sans facteur de gravité.Deux familles thérapeutiques sont disponibles en conseil : les ammoniums quaternaires et les amidines. Un collyre antibiotique, sur prescription, est parfois nécessaire en cas de conjonctivite bactérienne avec facteurs de risque d’aggravation ou signes de gravité.
En pratique, il faut attendre environ 15 minutes après le lavage oculaire et instiller 1 à 2 goutte(s) dans l’œil ou les yeux atteint(s), 3 à 6 fois par jour selon les spécialités, pendant 7 jours en moyenne.
CONSEILS ASSOCIÉS
Pour éviter la contamination :– se laver les mains avant et après le nettoyage des yeux
– nettoyer chaque œil avec une nouvelle compresse (non tissée) et les sécrétions nasales avec des mouchoirs à usage unique, à jeter dans une poubelle munie d’un couvercle
– ne pas partager le linge de toilette
– laver les surfaces, les jouets et objets à portée de l’enfant malade.
L’éviction scolaire n’est pas nécessaire en cas de conjonctivite, sauf si les symptômes sont sévères. §
Chémosis
Œdème conjonctival formant un bourrelet autour de la cornée.
INFOS CLÉS
infos clés
•
CONJONCTIVITE BACTÉRIENNE : ŒIL/YEUX ROUGE(S) AVEC SÉCRÉTIONS PURULENTES ET PAUPIÈRES COLLÉES LE MATIN AU RÉVEIL. UNILATÉRALE PUIS BILATÉRALE.
• Conjonctivite bactérienne : œil/yeux rouge(s) avec sécrétions purulentes et paupières collées le matin au réveil. Unilatérale puis bilatérale.
• Conjonctivite virale : œil/yeux rouge(s) avec sécrétions séreuses transparentes. Souvent bilatérale d’emblée.
• Traitement (hors facteurs de risque et critères de gravité) : 3 à 6 fois par jour, lavage oculaire + administration d’un collyre antiseptique.
QU’AURIEZ-VOUS RÉPONDU ?
– J’AI UNE CONJONCTIVITE APPAREMMENT VIRALE DEPUIS 3 JOURS, JE DOIS ALLER VOIR MA SŒUR QUI VIENT D’ACCOUCHER. EST-CE QUE JE SUIS ENCORE CONTAGIEUSE ?
– OUI, VOUS RESTEZ CONTAGIEUSE AU MOINS UNE SEMAINE, Y COMPRIS EN CAS DE TRAITEMENT. VOUS POUVEZ ALLER VOIR VOTRE SŒUR ET SON BÉBÉ MAIS IL FAUT BIEN VOUS LAVER LES MAINS ET ÉVITER DE LES EMBRASSER TOUS LES DEUX.
LE PHARMACIEN A-T-IL BIEN RÉPONDU ?
OUI. EN CAS DE CONJONCTIVITE VIRALE, LE PATIENT RESTE CONTAGIEUX 10 À 12 JOURS APRÈS L’APPARITION DES SYMPTÔMES.
LA CONJONCTIVITE ALLERGIQUE
« DES YEUX ROUGES QUI DÉMANGENT »
CONJONCTIVITE ALLERGIQUE
LA CONJONCTIVITE ALLERGIQUE EST UNE RÉACTION DE DÉFENSE DE LA CONJONCTIVE VIS-À-VIS D’UN ALLERGÈNE MIS À SON CONTACT.
ETIOLOGIES
Le plus souvent ces conjonctivites allergiques apparaissent sur un terrain atopique connu (rhinite allergique, asthme, dermatite atopique). Il existe différentes formes cliniques :La conjonctivite allergique saisonnière est la forme la plus fréquente. Elle apparaît au même moment dans l’année, le plus souvent lors de la libération des pollens d’arbres, de graminées…
La conjonctivite allergique perannuelle est la forme chronique de la précédente. Elle est due à des allergènes différents : acariens, moisissures, phanères d’animaux…
La kératoconjonctivite vernale ou printanière, surtout chez le jeune garçon, apparaît par poussées déclenchées par le soleil ou la chaleur. Comme la kératoconjonctivite atopique(expression ophtalmologique de la dermatite atopique chez l’adulte), ces formes sont rares mais potentiellement graves, car elles peuvent se compliquer d’altérations sévères de la surface oculaire (notamment de la cornée).
La blépharo-conjonctivite de contact est une réaction de la conjonctive et du bord libre des paupières, induite par un allergène mis en contact direct avec la conjonctive : conservateurs ou principes actifs des collyres et pommades ophtalmiques, produits d’entretien de lentilles de contact, gaz ou vapeur en milieu professionnel, parfums, huiles essentielles, latex, cosmétiques…
La conjonctivite giganto-papillaire se déclare principalement chez les porteurs de lentilles de contact. Elle associe des désordres mécaniques et allergiques. Les lentilles de contact frottent et irritent la conjonctive sur la face postérieure des paupières. Les clignements aggravent progressivement les lésions.
SYMPTOMATOLOGIE
Symptômes communs : en général l’atteinte est bilatérale, avec rougeur conjonctivale diffuse, prurit et larmoiement clair. Les paupières peuvent être gonflées avec parfois apparition d’un chémosis.La conjonctivite allergique saisonnière ou perannuelle est fréquemment associée à une rhinite allergique (signe évocateur présent dans près de 95% des cas) : éternuements, obstruction nasale, rhinorrhée claire, picotements de nez. Les symptômes varient chez un même individu au cours de la journée en fonction de la teneur en pollen de l’air dans la forme saisonnière. Une sécheresse oculaire est fréquente dans la conjonctivite perannuelle.
Les kératoconjonctivites vernale et atopique se distinguent par des signes plus invalidants (sécrétions et prurit importants, sensation de corps étranger) et des kératites fréquentes entraînant photophobie, blépharospasme et douleurs oculaires.
AU COMPTOIR
LIMITES DU CONSEIL
Douleurs oculaires intenses, photophobies ou baisse de l’acuité visuelle nécessitent une consultation rapide en raison du risque de kératite, d’uvéite ou de glaucome par fermeture de l’angle.Orienter le patient vers un médecin en cas d’œdème palpébral majeur, de chémosis, de prurit intense d’apparition brutale (en quelques minutes) : ces signes pouvant être annonciateurs d’un œdème de Quincke.
Les kératoconjonctivites sont du ressort du spécialiste.
Une consultation médicale est conseillée en cas de récidive ou de persistance afin d’effectuer un bilan allergologique, ainsi que chez l’enfant de moins de 2 ans.
CONSEIL OFFICINAL
LAVAGE OCULAIRE
Le lavage oculaire pluriquotidien permet d’éliminer les allergènes et diluer les médiateurs de l’inflammation.Le sérum physiologique seul est préférable puisque le risque de réaction allergique augmente avec le nombre de composants.
TRAITEMENT LOCAL
Il repose sur des collyres antiallergiques :– les collyres antihistaminiques seraient les plus efficaces pour traiter les épisodes aigus. Leur action est rapide (15 à 60 min)
– les antidégranulants mastocytaires, de par leur mode et leur délai d’action, sont utiles en prophylaxie (avant le début de la saison) ou dans les formes perannuelles. Ils ont l’avantage d’être très bien tolérés. Ils peuvent être associés aux collyres anti-H1 dès le début du traitement.
Des substituts lacrymaux (voir p.8) peuvent être conseillés en cas de sécheresse oculaire.
TRAITEMENT PAR VOIE GÉNÉRALE
Un antihistaminique per os peut être conseillé en cas de rhinite allergique associée :– Actifed allergie cétirizine, Humex allergie cétirizine, Zyrtecset… (10 mg 1 fois/j chez l’adulte et l’enfant > 12 ans ou 5 mg 2 fois par jour entre 6 et 12 ans )
– Alairgix allergie cétirizine, Drill allergie cétirizine… (même posologie, uniquement chez l’adulte et l’enfant > 12 ans).
CONSEILS ASSOCIÉS
L’éviction de l’allergène est primordiale mais suppose qu’il soit connu. Il faut donc chercher à l’identifier et encourager le patient à faire un bilan allergologique dans les formes chroniques. Conseiller d’aérer tôt le matin ou tard le soir en cas d’allergie aux pollens, et de faire un shampooing au retour au domicile.Chez les porteurs de lentilles de contact : ôter les lentilles jusqu’à guérison et consulter si les symptômes persistent.
Kératite
Inflammation de la cornée avec risque de cicatrices (pouvant gêner la vision).
Blépharo-spasme
Contraction involontaire des muscles des paupières, le plus souvent bilatérale.
Uvéite
Inflammation de l’uvée (tunique vasculaire de l’œil). L’uvée est constituée de l’iris, du corps ciliaire et de la choroïde.
INFOS CLÉS
infos clés
•
LA CONJONCTIVITE ALLERGIQUE TOUCHE GÉNÉRALEMENT LES DEUX YEUX : ROUGEUR DIFFUSE, LARMOIEMENT CLAIR, PRURIT.
• La conjonctivite allergique touche généralement les deux yeux : rougeur diffuse, larmoiement clair, prurit.
• Le traitement repose sur des lavages oculaires réguliers et des collyres antiallergiques. Les formes orales sont à conseiller en cas de rhinite associée.
• Souligner l’importance de l’éviction de l’allergène.
QU’AURIEZ-VOUS RÉPONDU ?
UNE PATIENTE AVEC UNE CONJONCTIVITE REVIENT D’UNE CONSULTATION :
– MON OPHTALMOLOGUE A DIAGNOSTIQUÉ UNE ALLERGIE DE CONTACT. IL SOUPÇONNE MON MAQUILLAGE MAIS ÇA NE PEUT PAS ÊTRE LA CAUSE PUISQUE J’UTILISE TOUJOURS LE MÊME !
- SI VOUS L’AVEZ BIEN SUPPORTÉ JUSQU’À PRÉSENT, IL N’Y A PAS DE RAISON QUE L’ALLERGIE SOIT DUE À CE MAQUILLAGE.
LE PHARMACIEN A-T-IL BIEN RÉPONDU ?
NON. UNE RÉACTION ALLERGIQUE N’APPARAÎT QU’APRÈS UNE PHASE DE SENSIBILISATION. L’ORGANISME DOIT ÊTRE EN CONTACT AVEC LA MOLÉCULE SENSIBILISANTE ET VA LA TOLÉRER PENDANT CETTE PHASE, MAIS PRODUIT DES LYMPHOCYTES T SPÉCIFIQUES. UN CONTACT ULTÉRIEUR DÉCLENCHE LA RÉACTION D’HYPERSENSIBILITÉ.
LES IRRITATIONS CONJONCTIVALES
« UN COLLYRE EN PRÉVENTION ? »
IRRITATIONS CONJONCTIVALES
ETIOLOGIES
Une irritation conjonctivale peut survenir à la suite d’une exposition à différentes substances : pollution, poussière, fumée de tabac, vent, soleil, eau de mer ou de piscine, maquillage…D’autres facteurs peuvent être incriminés : fatigue oculaire, sécheresse oculaire, port exagéré de lentilles…
SYMPTOMATOLOGIE
L’irritation conjonctivale se manifeste par une rougeur oculaire, sans sécrétion mais avec un léger larmoiement. Elle est associée à une sensation de « grain de sable ».A moins que la substance responsable de l’irritation n’atteigne qu’un seul œil, l’irritation conjonctivale est le plus souvent bilatérale.
AU COMPTOIR
LIMITES DU CONSEIL
Le patient doit être orienté en urgence vers une consultation médicale si l’hyperhémie est associée à une douleur, en cas de photophobie et/ou de baisse de l’acuité visuelle.CONSEIL OFFICINAL
Le port de lentilles de contact est déconseillé durant toute la durée de l’irritation.LAVAGE OCULAIRE
Un lavage à l’aide de dosettes de sérum physiologique ou d’une solution de lavage oculaire (Dacryum, Dos’Optrex, Ciella…) doit être réalisé 3 à 4 fois par jour. Il permet d’éliminer lesimpuretés.COLLYRE ANTI-IRRITATION
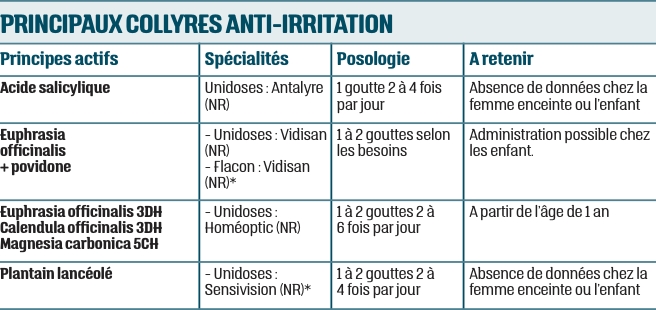
En cas d’irritation importante ou gênante, conseiller un collyre anti-irritation, de préférence sans conservateur. Les collyres anti-irritation sont formulés à base :– d’acide salicylique, anti-inflammatoire non stéroïdien aux propriétés astringentes
– de povidone, qui permet la formation d’un film protecteur
– et/ou à base de plantes apaisantes (plantain lancéolé, Euphrasia officinalis…).
Ils s’administrent à la posologie de 1 à 2 gouttes, généralement 2 à 4 ou 6 fois par jour, parfois davantage si besoin.
La durée du traitement dépend de la durée de l’irritation mais est en moyenne de 5 à 7 jours et ne doit pas excéder 10 jours. En l’absence d’amélioration, un avis médical doit être demandé.
AUTRES COLLYRES
D’autres collyres peuvent être associés selon la cause : un collyre antiseptique pour éviter tout risque de surinfection ou un substitut lacrymal si l’irritation est liée à une sécheresse oculaire (voir « Sécheresse oculaire » p.8).Les collyres renfermant un vascoconstricteur, de moins en moins nombreux, sont déconseillés sans avis médical en raison de leurs effets indésirables (irritation transitoire, déclenchement d’une crise de glaucome par fermeture de l’angle, mydriase, kératites ponctuées superficielles, et exceptionnellement : augmentation de la pression artérielle, pâleur, tremblements, céphalées, troubles du rythme…), de leurs contre-indications (hypertension artérielle, affections cardiaques, hyperthyroïdie, glaucome par angle fermé, port de lentilles souples, femme enceinte ou allaitante, enfants de moins de 3 ans…) et de leurs interactions (pseudo-éphédrine, méthylphénidate, bromocriptine…).
CONSEILS ASSOCIÉS
Certaines situations sont à risque d’irritation oculaire et nécessitent de prendre des précautions :– porter systématiquement des lunettes de soleil en cas d’ensoleillement, voire des lunettes de soleil fermées sur le côté en cas de fort ensoleillement avec risque de réverbération (mer, neige…)
– porter des lunettes de piscine ou un masque de plongée pour la baignade
– limiter le temps passé devant les écrans et quitter l’écran des yeux régulièrement
– vérifier l’humidification de l’atmosphère.§
hyperhémie conjoncti-vale
Afflux sanguin au niveau de la conjonctive provoquant un rougissement des yeux.
INFOS CLÉS
infos clés
•
L’IRRITATION CONJONCTIVALE SE MANIFESTE PAR UNE ROUGEUR OCULAIRE ASSOCIÉE À UNE SENSATION DE GRAIN DE SABLE ET À UN LÉGER LARMOIEMENT.
• L’irritation conjonctivale se manifeste par une rougeur oculaire associée à une sensation de grain de sable et à un léger larmoiement.
• Traitement : lavage oculaire associé à un collyre anti-irritation 2 à 6 fois par jour.
• Prévention : éviter les facteurs irritants ou s’en protéger tant que possible.
QU’AURIEZ-VOUS RÉPONDU ?
M ME N. EST EN VACANCES À LA MONTAGNE. ATTEINTE DE KÉRATOCONJONCTIVITE PHOTOTRAUMATIQUE, ÉGALEMENT APPELÉE « OPHTALMIE DES NEIGES », ELLE SE DEMANDE COMBIEN DE TEMPS VONT DURER SES SYMPTÔMES (YEUX ROUGES, PHOTOPHOBIE, LARMOIEMENT ET DOULEUR) APPARUS APRÈS QUELQUES HEURES DE SKI :
A. QUELQUES HEURES.
B. QUELQUES JOURS
RÉPONSE
A. LES SIGNES CLINIQUES DE LA KÉRATOCONJONCTIVITE PHOTOTRAUMATIQUE, QUI PEUVENT SURVENIR DE QUELQUES MINUTES À QUELQUES JOURS APRÈS L’EXPOSITION (MER, NEIGE), PEUVENT ÊTRE SOULAGÉS PAR UN COLLYRE ANTI-IRRITATION, UNE POMMADE À BASE DE VITAMINE A ET ÉVENTUELLEMENT DU PARACÉTAMOL. LES YEUX DOIVENT ÊTRE MIS AU REPOS DANS LA QUASI-OBSCURITÉ À L’AIDE D’UNE COMPRESSE ET DE SPARADRAP PENDANT PLUSIEURS HEURES. LES SYMPTÔMES DOIVENT DISPARAITRE APRÈS QUELQUES HEURES. DANS LE CAS CONTRAIRE, M ME N. DOIT CONSULTER UN OPHTALMOLOGISTE. EN PRÉSENCE D’UNE DOULEUR INTENSE OU DE BAISSE DE L’ACUITÉ VISUELLE, LE PHARMACIEN DOIT ORIENTER M ME N. D’EMBLÉE VERS UN OPHTALMOLOGISTE.
DU BON USAGE DES LENTILLES
du Bon usage des lentillesLE PORT DE LENTILLES NÉCESSITE UNE HYGIÈNE RIGOUREUSE. LES LENTILLES DIMINUENT L’OXYGÉNATION DE L’ŒIL ET L’ACTION DU FILM LACRYMAL. UN DÉFAUT D’HYGIÈNE ENTRAÎNE DES RISQUES D’INFECTIONS BACTÉRIENNES. LE PORT PROLONGÉ PEUT PROVOQUER UNE SÉCHERESSE OCULAIRE, VOIRE UNE IRRITATION.
Le port de lentilles nécessite une hygiène rigoureuse. Les lentilles diminuent l’oxygénation de l’œil et l’action du film lacrymal. Un défaut d’hygiène entraîne des risques d’infections bactériennes. Le port prolongé peut provoquer une sécheresse oculaire, voire une irritation.L’hygiène
• Avant toute manipulation des lentilles, se laver les mains à l’eau et au savon et les sécher avec une serviette non pelucheuse.
• Bien respecter la durée d’utilisation des lentilles : journalières, bimensuelles, mensuelles, annuelles. Les lentilles journalières ne nécessitent aucun entretien particulier.
• Les lentilles souples nécessitent d’être placées le soir dans leur étui, propre, avec une solution d’entretien adéquate (solutions multifonctions, solutions oxydantes/neutralisation). L’étui doit être nettoyé tous les matins avec la solution d’entretien et laissé, étui ouvert, à l’air libre.
• Les lentilles rigides nécessitent le même entretien, mais avec une solution spécifique.
• L’étui doit être changé tous les mois et une déprotéinisation des lentilles doit être réalisée toutes les semaines.
Conseils de bon usage
• Ne pas porter de lentilles en cas de conjonctivite.
• Limiter le temps de port des lentilles à 8 heures et faire une pause d’un jour par semaine.
• Ne jamais rincer les lentilles avec un liquide autre que le produit d’entretien adapté ou du sérum physiologique : l’eau du robinet, l’eau minérale et la salive sont à proscrire car à risque de développer une kératite bactérienne, fongique ou amibienne.
• Eviter le port des lentilles lors d’activités aquatiques et dans les lieux pauvres en oxygène (avion, séjour en altitude…).
• Choisir des produits de maquillage hypoallergéniques ; les appliquer avant la pose des lentilles et procéder au démaquillage après leur retrait.
Interactions
• Le port de lentilles souples est de manière générale déconseillé avec les collyres et les pommades ophtalmiques, en raison du risque d’absorption des principes actifs et des conservateurs par les lentilles. Ceci peut notamment entraîner une coloration parfois définitive des lentilles. Le risque de coloration concerne en particulier les collyres à base de vitamine B12, de chlorure de benzalkonium, de rifamycine… Certains substituts lacrymaux sont spécifiquement notés comme compatibles avec le port de lentilles : sérum physiologique, Vismed, gamme Aqualarm, gamme Optone… Les solutions salines et polymères de vinyle sont également adaptés.
• Certains médicaments per os, comme la rifampicine, peuvent également colorer les lentilles de manière permanente.
LA SÉCHERESSE OCULAIRE
SÉCHERESSE OCULAIRE
DÉFINITION
L’œil sec est une maladie multifactorielle entraînant un inconfort, une gêne visuelle et une instabilité lacrymale, avec un risque d’atteinte de la surface oculaire. Il s’accompagne d’une augmentation de l’osmolarité du film lacrymal et d’une inflammation.SYMPTOMATOLOGIE
La sécheresse oculaire se manifeste par des signes non spécifiques : sensations de grain de sable, de brûlures, larmoiement paradoxal, démangeaisons...Les troubles sont le plus souvent bénins et chroniques, mais peuvent aller jusqu’à une atteinte sévère (kératite, déficit visuel).
Il n’existe pas de corrélation entre les symptômes ressentis et l’importance des signes cliniques.
MÉCANISME
LE FILM LACRYMAL
Le film lacrymal, régulièrement étalé par le clignement des paupières, constitue une barrière devant la cornée destinée à la protéger, l’humidifier et la nourrir. Il est composé de trois phases :– la partie aqueuse contient des électrolytes, des protéines, des immunoglobulines
– la partie muqueuse, un gel composé de mucines, permet l’adhérence des larmes à la surface oculaire
– la partie lipidique recouvre la partie aqueuse et en limite l’évaporation.
PHYSIOPATHOLOGIE
On distingue deux grands types de syndromes secs :– par déficit aqueux : l’involution des glandes lacrymales, liée à l’âge ou à des modifications hormonales (ménopause), entraîne une hyposécrétion
– par instabilité du film lacrymal : une atteinte de la partie lipidique (par insuffisance meibomienne en cas de blépharite, rosacée …) et/ou mucinique (par inflammation conjonctivale prolongée : allergies) engendre une hyper-évaporation.
Ces deux mécanismes sont souvent intriqués et la maladie est multifactorielle. Parmi les facteurs favorisants se trouvent également les médicaments : rétinoïdes, atropiniques (antidépresseurs imipraminiques, neuroleptiques phénothiaziniques, antihistaminiques H1, antispasmodiques de l’incontinence urinaire…), l’environnement (pollution, climatisation...), certaines pathologies (polyarthrite rhumatoïde, syndrome deGougerot-Sjögren…), la chirurgie ophtalmique ou le laser .
Un cercle vicieux peut se mettre en place. La sécheresse oculaire est responsable de dommages épithéliaux, ce qui provoque une augmentation de la fréquence du clignement. Cette augmentation des frictions déclenche une libération de médiateurs de l’inflammation, entraînant une destruction cellulaire et entretenant la sécheresse oculaire.
AU COMPTOIR
LIMITES DU CONSEIL
Une consultation médicale est impérative en présence de signes de gravité (retentissement sur l’acuité visuelle, douleurs, photophobie …), ou de persistance des symptômes, notamment chez le porteur de lentilles de contact.CONSEIL OFFICINAL
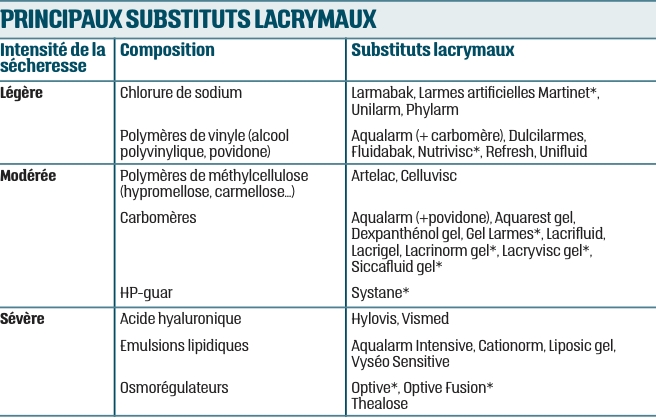
La prise en charge est multiple et dépend de l’importance de la gêne.SUBSTITUTS LACRYMAUX
Les substituts lacrymaux compensent le manque de larmes, normalisent l’osmolarité, diluent les médiateurs de l’inflammation et lubrifient la surface de l’œil.Les présentations sans conservateur (chlorure de benzalkonium…) sont privilégiées en raison de l’effet irritant.
Les solutions de chlorure de sodium et les polymères de vinyle sont des solutions de faible viscosité, améliorant le confort sans gêner la vision, mais nécessitant de nombreuses instillations (jusqu’à 8 fois/jour).
Les polymères de méthylcellulose possèdent un pouvoir de rétention hydrique élevé et une viscosité légèrement supérieure améliorant le temps de contact.
Les gels de carbomères forment un réseau capable d’emmagasiner de l’eau. Ils sont intéressants pour leurs propriétés hydratantes et leur pouvoir couvrant prolongé, mais entraînent un trouble visuel.
L’hydroxypropyl-guar et l’acide hyaluronique ont en plus des propriétés mucomimétiques et une longue rémanence permettant de réduire les instillations à 2 par jour mais avec un flou transitoire.
Les émulsions lipidiques forment un groupe hétérogène, allant de l’émulsion destinée à compenser les insuffisances meibomiennes et améliorer la stabilité lacrymale jusqu’à des formules revendiquant une action sur les trois couches du film lacrymal.
Les osmorégulateurs protègent les cellules épithéliales de l’hyperosmolarité et entraînent une diminution des marqueurs de l’inflammation. Ils sont proposés après échec des solutés de faible viscosité et des gels.
Les substituts lacrymaux s’utilisent à la demande. Il est utile d’alterner des collyres de classes différentes en fonction des situations : les formes liquides en cas de conduite automobile, les plus visqueux en cas d’exposition à des facteurs aggravants ou au coucher.
SOINS COMPLÉMENTAIRES
Un lavage oculaire peut être conseillé pour éliminer les dépôts.Pour limiter les facteurs favorisants : s’hydrater suffisamment, humidifier l’air, se protéger du vent avec des lunettes, faire des pauses et cligner des paupières fréquemment en cas d’utilisation d’écran, éviter la fumée du tabac ou la climatisation.
Les soins des paupières permettent d’éliminer les sécrétions accumulées en cas d’insuffisance meibomienne, à l’aide de produits adaptés (voir « Les pathologies des paupières » p. 12).
Des compléments alimentaires sont indiqués dans la sécheresse oculaire. Ils associent des vitamines (C, E) et bêta-carotènes antioxydants, des minéraux cofacteurs enzymatiques (Zn, Cu…), et surtout des acides gras essentiels de type oméga-3 qui permettraient de diminuer les symptômes en agissant sur la cascade inflammatoire (Hydrofta, Dioptec, Nutrilarm…). §
syndrome de Gougerot-Sjögren
Maladie auto-immune marquée par un assèchement progressif des muqueuses (buccale, respiratoire, oculaire…), ainsi que par des conjonctivites.
INFOS CLÉS
infos clés• La sécheresse oculaire est un syndrome chronique évoluant par poussées.
• Les collyres ou gels ophtalmiques s’utilisent plusieurs fois par jour en fonction de la gêne.
• Rappeler le rôle de l’environnement pouvant favoriser une sécheresse oculaire : pollution, écrans…
QU’AURIEZ-VOUS RÉPONDU ?
ANNIE, 65 ANS, PRÉSENTE UNE ORDONNANCE AVEC DES SUBSTITUTS LACRYMAUX ET UN MASQUE OCULAIRE CHAUFFANT.
– JE DOIS METTRE CE MASQUE AU MICRO-ONDES ?
– OUI, AFIN DE RÉCHAUFFER VOS PAUPIÈRES PENDANT AU MOINS 5 MINUTES TOUS LES JOURS. ET C’EST TOUT.
LE PHARMACIEN A-T-IL BIEN RÉPONDU ?
OUI ET NON. LA CHALEUR A EFFECTIVEMENT UN INTÉRÊT DANS LA PRISE EN CHARGE DE L’ŒIL SEC AVEC INSUFFISANCE MEIBOMIENNE : ELLE PERMET DE FLUIDIFIER LES SECRÉTIONS LIPIDIQUES DE CES GLANDES, MAIS À CONDITION DE PRENDRE LE TEMPS DE MASSER ENSUITE LE BORD DES PAUPIÈRES, CE QUE LE PHARMACIEN N’A PAS PRÉCISÉ. MASSER LES PAUPIÈRES PERMET DE LIBÉRER LE CONTENU LUBRIFIANT DES GLANDES DE MEIBOMIUS À LA SURFACE DE L’ŒIL.
LES TRAUMATISMES OCULAIRES
« DU PRODUIT DANS L’ŒIL »
PROJECTION
ETIOLOGIES
Les brûlures oculaires peuvent survenir lors d’accidents domestiques (utilisation de produits ménagers…), d’accidents en milieu industriel (acides dans l’industrie du verre, du textile et automobile, chaux pour le ciment…), ou encore lors d’agressions (gaz lacrymogène).Les bases pénètrent plus profondément dans les membranes des cellules que les acides, qui forment avec les protéines de la cornée des complexes limitant leur pénétration. Les séquelles sont d’autant plus importantes que le produit est concentré.
CONDUITE À TENIR
Rincer l’œil immédiatement : se mettre sous la douche et faire couler un filet d’eau tiède. Ecarter les paupières avec une main et mettre l’eau directement au contact de l’œil, en évitant de faire couler l’eau dans l’œil non atteint. La durée du lavage doit idéalement être de 15 minutes (au minimum 10 minutes montre en main pour les acides et les bases concentrés, au minium 5 minutes pour les autres produits).En cas de projection de produits corrosifs, le lavage oculaire doit être suivi d’une consultation ophtalmologique en urgence, en protégeant l’œil grâce à un pansement oculaire non compressif.
En cas de projection de détergents, d’huiles essentielles ou de solvants, le lavage oculaire suffit généralement, une consultation ophtalmologique étant nécessaire en cas de persistance d’une gêne, d’une douleur ou d’un flou visuel 1 heure ou plus après le lavage.
CONTUSION
ETIOLOGIES
Les contusions surviennent le plus souvent lors d’activités sportives, et particulièrement lors de jeux de balles (tennis, golf, baseball…).CONDUITE À TENIR
Un examen ophtalmologique est nécessaire pour distinguer une hémorragie sous-conjonctivale bénigne des cas les plus graves où la douleur peut être accompagnée de nausées et de vomissements. Protéger l’œil avec un pansement non compressif lors du transport du patient.CORPS ÉTRANGER
PLAIES NON PERFORANTES
Elles peuvent être provoquées par un corps étranger altérant la surface de la cornée : limaille ou poussière de bois, coup d’ongle, coupure par une feuille de papier… La douleur est généralement importante, avec photophobie et larmoiement ; l’acuité visuelle peut être diminuée.Conduite à tenir : une consultation ophtalmologique est nécessaire pour retirer le corps étranger sous anesthésie topique le cas échéant, et pour prescrire un collyre antibiotique et/ou cicatrisant. Vérifier la vaccination antitétanique. Protéger l’œil avec un pansement non compressif lors du transport du patient.
PLAIES PERFORANTES
Elles désignent les situations où l’atteinte est plus profonde, avec perforation du globe oculaire.Conduite à tenir : c’est une urgence dont la prise en charge hospitalière associe une imagerie, une intervention chirurgicale nécessitant d’être à jeun, une antibioprophylaxie et une vérification de la vaccination antitétanique. §
QU’EST-CE QUE C’EST ?
RÉPONSE
L’HÉMORRAGIE SOUS CONJONCTIVALE. ROUGEUR EN NAPPE LOCALISÉE OU DIFFUSE, NON DOULOUREUSE, SANS BAISSE D’ACUITÉ VISUELLE, ELLE INQUIÈTE LES PATIENTS ALORS QU’ELLE EST HABITUELLEMENT BÉNIGNE. ELLE DISPARAÎT SPONTANÉMENT EN 1 À 3 SEMAINES ET NE NÉCESSITE AUCUN TRAITEMENT. ELLE TÉMOIGNE LE PLUS SOUVENT D’UNE FRAGILITÉ CAPILLAIRE SOUS LA CONJONCTIVE. A L’INTERROGATOIRE, ÉLIMINER UN TRAUMATISME, UNE PRISE D’ANTICOAGULANT, UNE HTA OU UN DIABÈTE, AUTRES CAUSES POSSIBLES ET NÉCESSITANT UNE CONSULTATION MÉDICALE.
LES PATHOLOGIES DES PAUPIÈRES
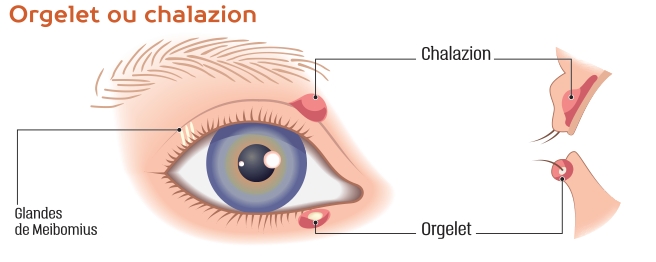
« ORGELET OU CHALAZION ? »
DÉFINITION
L’orgelet, ou compère-loriot, est une infection bactérienne aiguë, le plus souvent staphylococcique, au niveau des glandes de Zeiss ou Moll, situées à la base des cils.Il est favorisé par une mauvaise hygiène des yeux, l’utilisation de cosmétiques de mauvaise qualité, une sécheresse oculaire, mais aussi un diabète ou une déficience immunitaire.
SYMPTOMATOLOGIE
L’orgelet se présente cliniquement sous la forme d’une petite tuméfaction du bord libre de la paupière, d’abord rouge et gênante. Au bout de quelques jours, il devient douloureux et il se forme une collection purulente centrée sur un cil (« grain d’orge » blanc ou jaune).Après éruption et drainage du pus, son évolution est favorable en quelques jours.
CHALAZION
DÉFINITION
Le chalazion correspond à une accumulation des sécrétions sébacées qui obstruent le canal de drainage des glandes de Meibomius. C’est une pathologie inflammatoire et non infectieuse, même si la surinfection reste possible.Le chalazion est souvent d’origine idiopathique, mais il peut être favorisé par les états inflammatoires de la paupière, comme les blépharites, l’acné rosacée, la dermatite séborrhéique ou les conjonctivites allergiques.
SYMPTOMATOLOGIE
Au stade aigu, il se présente cliniquement comme une tuméfaction plus ou moins douloureuse de la paupière, sans communication avec le bord libre. Au bout de quelques jours, un nodule indolore se forme. Il peut évoluer sur une durée plus longue que l’orgelet, jusqu’à plusieurs semaines.Le chalazion devient douloureux en cas de surinfection bactérienne. Il est gênant et inesthétique.
Long à traiter, et souvent récidivant, il nécessite parfois une incision chirurgicale de la glande de Meibomius sous anesthésie locale.
BLÉPHARITE CILIAIRE
DÉFINITION
La blépharite est une inflammation squameuse du bord libre des paupières, bilatérale et souvent chronique. Elle peut se surinfecter.Souvent accompagnée d’une conjonctivite, la blépharite ciliaire est soit d’origine infectieuse, parasitaire (Demodex folliculorum) ou allergique.
SYMPTOMATOLOGIE
Les différents symptômes sont un érythème rouge violacé, un épaississement des paupières, des squames ou des sécrétions au niveau du bord libre des paupières et des cils (impression de pellicules). Le patient se plaint de démangeaisons, de brûlures et d’irritations oculaires.La fumée, l’air conditionné, le travail sur écran et les poussières aggravent et favorisent la persistance de la pathologie.
AU COMPTOIR
LIMITES DU CONSEIL
Orienter vers une consultation médicale en cas de signes de gravité identifiés (photophobie, douleurs intenses, baisse de l’acuité visuelle), ou :– si les symptômes sont importants (œil rouge, paupière particulièrement gonflée)
– en cas de récidive
– si antécédents d’une intervention chirurgicale récente au niveau des yeux
– si un orgelet persiste plus de 15 jours
– en cas de suspicion de chalazion puisque la prise en charge peut nécessiter la prescription d’antibiotiques et de corticoïdes locaux. Dans certains cas une incision peut être réalisée.
NETTOYAGE DES YEUX ET DES PAUPIÈRES
Quelque soit la pathologie, nettoyez les paupières et les cils avec du sérum physiologique ou avec une solution de lavage ophtalmique au borate de sodium (Dacryum, Ophtaxia, Dos’Optrex…), à l’aide d’une compresse stérile, 4 fois par jour.CONSEIL OFFICINAL
ORGELET
Appliquer des compresses chaudes (ou masque chauffant type Therapearl) 2 à 4 fois par jour sur les paupières fermées pendant 15 minutes peut favoriser l’évacuation des sécrétions. Préférer les compresses stériles au coton (risque de peluches dans l’œil).Instiller un collyre antiseptique (céthexonium, hexamidine…) 2 à 6 fois par jour évite la surinfection au cas où l’orgelet serait percé. Conseiller de préférence les formes unidoses aux flacons, et les formules sans conservateurs, ceux-ci pouvant être irritants.
Enlever le cil avec une pince à épiler pour faciliter le drainage du pus est une possibilité si cela ne gêne pas le patient.
CHALAZION
Appliquer des compresses chaudes (ou masque chauffant) et masser pour aider à fluidifier et à drainer la glande obstruée.En phase très inflammatoire, suspendre le massage des paupières s’il est douloureux.
Proposer des gels pour soins des paupières (llast, Bléphagel…) qui, en favorisant le nettoyage des paupières, désobstruent l’ouverture du canal des glandes de Meibomius et décongestionnent les glandes.
BLÉPHARITE
Le nettoyage des paupières et des cils se complète au moins 2 fois par jour (matin et soir) avec des gels spécifiques - pour faciliter l’élimination des squames.En pratique, appliquer le gel avec une compresse sur la paupière et la base des cils, yeux fermés, en massant par des mouvements circulaires, puis éliminer le surplus avec une compresse propre.
CONSEILS ASSOCIÉS
Bien se laver les mains avant et après chaque application du traitement, et éviter de toucher les yeux et les paupières.Ne pas tenter de percer l’orgelet ou le nodule.
Suspendre le port des lentilles de contact jusqu’à disparition complète des symptômes.
Eviter le maquillage pendant tout le traitement, jeter les mascaras et les crayons pour les yeux potentiellement infectés.
Ne pas partager le linge de toilette ni le maquillage.
PRÉVENIR LES RÉCIDIVES
Pratiquer une hygiène quotidienne systématique des cils et des paupières avec une solution de lavage ophtalmique.Entretenir les lentilles quotidiennement.
En prévention des chalazions à répétition, le massage des paupières 2 fois par semaine est recommandé. Après application de chaleur pendant 5 à 10 minutes, masser la paupière vers le bord libre pendant 30 secondes pour drainer les glandes. Ensuite, nettoyer les paupières et les cils avec une solution de lavage oculaire pour éliminer les sécrétions. §
INFOS CLÉS
infos clés
•
L’ORGELET EST D’ORIGINE INFECTIEUSE ALORS QUE LE CHALAZION EST D’ORIGINE INFLAMMATOIRE.
• L’orgelet est d’origine infectieuse alors que le chalazion est d’origine inflammatoire.
• Dans tous les cas, un nettoyage soigneux des yeux et des paupières est la base de tout traitement.
• Devant toute suspicion de chalazion, orienter vers le médecin.
PIQÛRE D’INSECTE PALPÉBRALE
Piqûre d’insecte palpébrale
• TRÈS FRÉQUENTE L’ÉTÉ ET SOUVENT SPECTACULAIRE,
LA PIQÛRE D’INSECTE PALPÉBRALE PEUT EMPÊCHER TOUTE OUVERTURE DES YEUX. UNE DÉMANGEAISON IMPORTANTE PEUT ÊTRE ASSOCIÉE.
• Très fréquente l’été et souvent spectaculaire, la piqûre d’insecte palpébrale peut empêcher toute ouverture des yeux. Une démangeaison importante peut être associée.
• Conseiller l’application de compresses d’eau froide puis un nettoyage de l’œil à l’aide d’une solution de lavage oculaire. Un soin calmant et décongestionnant (type Eyes Soin calmant et décongestionnant pour le contour des yeux) peut être appliqué sur les paupières. Si l’œdème est important, proposer un antihistaminique par voie orale en complément.
• En cas de difficultés respiratoires ou en cas d’impossibilité d’ouvrir l’œil au bout de 48 heures, orienter vers le médecin.
QU’AURIEZ-VOUS RÉPONDU ?
M ME D., 38 ANS :
– BONJOUR, J’AI DE NOUVEAU UN CHALAZION, JE CROIS. IL ME RESTE DES DOSETTES STERDEX QUE LE MÉDECIN M’AVAIT PRESCRIT LA DERNIÈRE FOIS. PUIS-JE LES RÉUTILISER ?
– OUI, APRÈS AVOIR BIEN NETTOYÉ LES PAUPIÈRES ET L’ŒIL AVEC DU SÉRUM PHYSIOLOGIQUE.
LE PHARMACIEN A-T-IL BIEN RÉPONDU ?
NON. IL FAUT INCITER LE PATIENT À CONSULTER RAPIDEMENT EN CAS DE RÉCIDIVE D’UN CHALAZION D’AUTANT PLUS S’IL EST DOULOUREUX. IL EST AUSSI TRÈS IMPORTANT DE NE PAS UTILISER DE CORTICOÏDES LOCAUX SANS AVIS MÉDICAL. EN EFFET, DANS CERTAINS CAS ILS PEUVENT FAIRE FLAMBER UNE INFECTION.
« NE JAMAIS CONSEILLER L’UTILISATION DES COLLYRES CORTICOÏDES. »
Le pharmacien a une grande utilité du fait des délais d’attente pour obtenir une consultation chez un ophtalmologiste. Son conseil est essentiel, notamment dans les conjonctivites infectieuses ou les allergies, lorsqu’elles sont connues, en attendant une consultation pour un traitement de fond. Le pharmacien doit aussi reconnaître les situations d’urgence. Lesquelles ? En cas d’œil rouge : si une rougeur diffuse légère peut être prise en charge à l’officine, une vraie nappe hémorragique, un cercle périkératique, un traumatisme oculaire sont des urgences ophtalmologiques. Une consultation est aussi nécessaire en cas d’œil rouge chez l’enfant qui peut être un ulcère, ou dans un condiv infectieux lorsque les sécrétions sont purulentes et importantes, ou qu’il y a une adénopathie (conjonctivite à adénovirus avec contagiosité importante). Un larmoiement chez le nourrisson de moins de 6 mois doit aussi conduire à un examen ophtalmologique : ce peut être une occlusion du canal lacrymal qui nécessite un sondage, ou plus grave, un glaucome congénital (surtout si l’œil est augmenté de volume).
Enfin, à ne jamais faire : conseiller des collyres anesthésiques ou corticoïdes, même s’il en reste chez les patients.
Comment réaliser un bon lavage oculaire ?
Utiliser de préférence du sérum physiologique en monodose de 5 ml. On considère qu’il faut au moins 3 ml pour effectuer un bon lavage oculaire. Un enfant doit être allongé sur le côté. Il faut ensuite irriguer l’œil des ailes du nez vers l’extérieur. Ainsi le liquide de lavage ne pourra pas couler dans les voies lacrymales.
Les collyres antiseptiques ont-ils un intérêt dans la prise en charge d’un orgelet ou d’un chalazion ?
Non, les collyres antiseptiques sont inutiles dans ce cas. Il faut conseiller un lavage oculaire. Les gels pour le soin des paupières ont aussi une efficacité bien réelle : en favorisant le nettoyage des ouvertures du canal des glandes de Meibomius, ils décongestionnent les glandes obstruées.
Le chalazion : quand faut-il masser ? Avec du chaud ou avec du froid ?
En pleine période inflammatoire, le massage est douloureux, il faut donc l’éviter. Mais en tout début de symptomatologie, le massage est recommandé pour désobturer les orifices des glandes de Meibomius. On choisira du chaud plutôt que du froid : le meibum se liquéfie à plus de 44 °C. Le froid diminue peut-être l’inflammation, mais ne traite pas le chalazion.
L’ESSENTIEL À RETENIR
Vous sentez-vous régulièrement en insécurité dans vos officines ?
1Healthformation propose un catalogue de formations en e-learning sur une quinzaine de thématiques liées à la pratique officinale. Certains modules permettent de valider l'obligation de DPC.
Vous avez des questions ?
Des experts vous répondent !